szülész-nőgyógyász szakorvos, egyetemi adjunktus
Nőgyógyászati szűrővizsgálatok
Ha a bajt megelőzzük, meg sem történik. Ha bármilyen eltérést korai stadiumban találunk meg, tehát például egy rosszindulatú betegséget még szinte mikorszkopikus méretben, vagy egy fertőző betegséget még a legelején „kapunk el”, a kezelése is sokkal egyszerűbb és biztosabb. Ne adjunk lehetőséget a szövődmények kialakulásának!
Méhnyakrákszűrés
A méhnyakrák a méh alsó, elkeskenyedő részét érintő rosszindulatú daganat. Könnyen, kis kellemetlenséggel járó vizsgálattal szűrhető, mégis évente több mint 1000 nő életét követeli meg.
A szexuális élet megkezdésétől, tehát életkortól függetlenül évente (a WHO szerint 3 évente, de tapasztalatom szerint ez kissé nagy időintervallum), elvégzendő vizsgálat. A vizsgálat eredménye az Bethesda- rendszerben érkezik, a régi Papanicolau vagy „P1,P2, P3…stb” rendszert megszüntették, annak használata idejétmúlt.
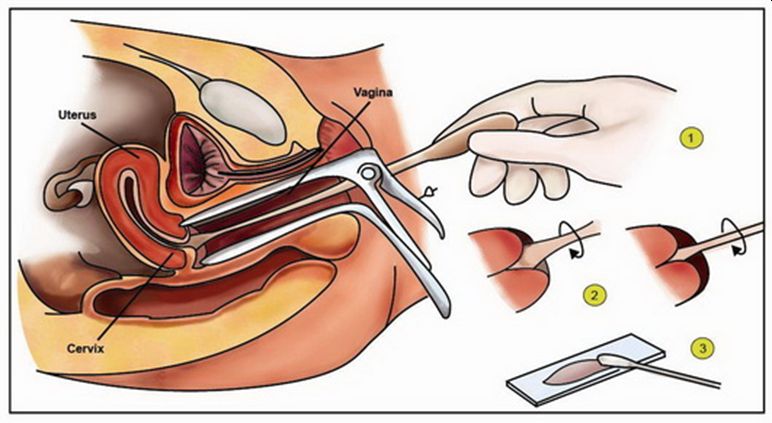
A ményakrákszűrés vagy citológiai vizsgálat a nőgyógyászati vizsgálat részét képezi, csaknem fájdalmatlan, maximum enyhe alhasi görcsöket okozó vizsgálat. Egy „kacsa” nevű eszközzel feltárjuk a méhszájat egy nagyítóval (kolposzkóp), pontosan felkeressük a méhszáj külső nyílását és egy miniatűr, hosszú nyelű „üvegmosókefére” hasonlító eszközzel, vesszük le a citológiát, amelyről a mintát azután egy tárgylemezre visszük fel, és elküldjük citológiai elemzésre.
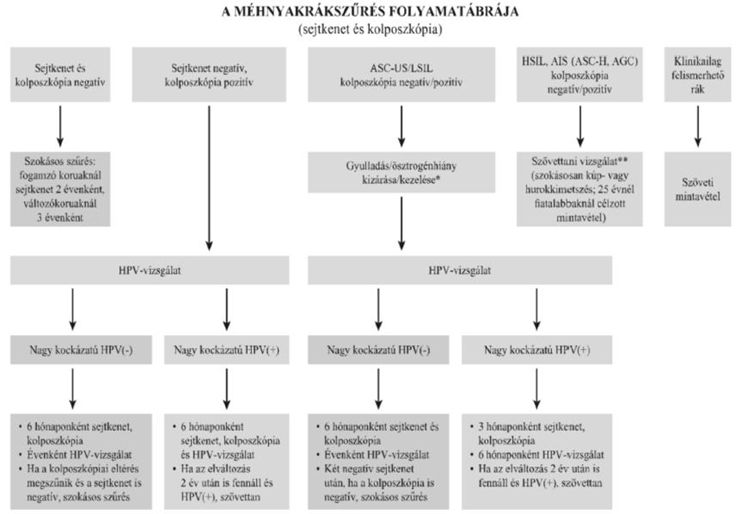
A citológiai lelet a Bethesda-rendszerben érkezik meg és alábbiak szerint értékelhető:
- Negatív: kontroll egy év múlva javasolt, igazolt HPV esetén fél év múlva. A lelet mellé nem küldünk magyarázó szöveget.
- Egyéb elváltozás: nem kóros lelet, azonban enyhe jelek gyulladásra, azt követő regenerációs folyamatokra, esetleg hormonhiányra utalnak. Kontroll egy év múlva javasolt, de igazolt HPV esetén fél év múlva. A gyulladás sok esetben kezelést sem igényel, de panaszok vagy terhesség esetén terápia indokolt. Ha szükséges, erről külön értesítjük pácienseinket.
Kóros lelet: a sejtek többnyire még csak rákmegelőző állapotban vannak, de ilyen jelölés alatt találhatók az igazoltan daganatos sejtek is. Mindenképpen konzultáció, kezelés és kontroll javasolt. Legtöbbször HPV szűrés is indokolt, hogy a rákszűrés eredményét alátámassza. Igazoltan kóros sejtek okaként legtöbbször a HPV is igazolható. Az esetek többségében érdemes néhány hónapot várni, hogy az immunrendszer regenerálja a sejteket és így a műtét sokszor elkerülhető. Ha bizonyosan súlyosbodó rákmegelőző állapotot vagy daganatos sejteket mutatnak ki, mielőbb műtét szükséges.
ASC – kóros laphámsejtek
ASC-US – bizonytalanul megítélhető kóros laphámsejtek – HPV szűrés és kontroll
ASC-H – nem egyértelműen megítélhető, de a súlyos laphám elváltozás nem zárható ki, többnyire műtét javasolt
SIL – laphámbeli elváltozások
LSIL CIN I. – enyhén atípusos sejtek, CIN I.-nek megfelelő sejteltérések – HPV szűrés és kontroll
HSIL – súlyosan atípusos sejtek, CIN II. – CIN III.-nak megfelelő sejteltérések – műtét javasolt
AGC – kóros mirigyhámsejtek
AGC-NOS – bizonytalanul megítélhető kóros mirigyhámsejtek – kontroll
AGC-FN – nem egyértelműen megítélhető, de a mirigyrák lehetőségét felvető sejteltérés – műtét javasolt
AIS – hámbeli mirigyrák – műtét javasolt
A leletek alapján az alábbi folyamat-ábrán látható a kezelés tervezése, de minden egyes páciens lelete külön individuálisan értékelendő.
Emlőszűrés
Emlőrák esetében is a megelőzés a legfontosabb. Ez a megbetegedés is a szűrhető rosszindulatú megbetegdések közé tartozik, mégis évente 7-8000 páciensnél alakul ki emlőrák.
A szűrővizsgálatok legegyszerűbb és mindenképpen javasolt módja az otthoni önvizsgálat, ami 20 éves kortól javasolt. Lehetőleg menses után amikor a mellek nem duzzadtak (vagy ha nincs rendszeres ciklus, akkor lehetőleg a hónap nagyjából ugyanazon napján), kell elvégezni. Nőgyógyász kezelőorvosa szívesen elmondja Önnek az önvizsgálat menetét. Amennyiben csomót, duzzanatot, bőrelváltozást, behúzódást tapasztal az emlő bőrén keresse fel kezelőorvosát.
Az emlővizsgálat az alap nőgyógyászati vizsgálat része(!).
Képalkotó eljárások közül kettő alkalmas az emlőrák szűrésére
Mammográfia
A mammográfia a nem tapintható, azaz tömegében kisebb daganatok észlelésére is alkalmas, a korábban megkezdett kezelés pedig magasabb gyógyulási arányt eredményez.
A Népegészségügyi Program lehetővé tette az emlőszűrő-vizsgálatok országos méretű megszervezését. A szűrővizsgálatok keretén belül a 45 és 65 év közötti nők kétévente névre szóló meghívót kapnak postán, pontosan megjelölve, mikor kell megjelenniük. A mammográfiás szűrővizsgálat a lakosság számára teljesen ingyenes, s a legutóbbi előzetes adatok szerint a részvételi arány már elérte a hatvan százalékot.
Azon nők esetében, akiknél a család anyai ágon érintett a betegségben, a szűrés még fontosabb! Akinél a családon belül a közvetlen felmenőnél (az anyánál) vagy oldalágon (a lánytestvérnél) emlőrák fordult elő, ajánlott a mammográfiás alapfelvételt előbb (tehát 45 éves kor előtt) elvégezni (5-10 évvel korábban, mint ahány éves korban a rokon daganatát diagnosztizálták).
Mammográfiát legkorábban általában harmincéves korban végeznek, akkor is, ha már volt családi előfordulás. 45 éves korig a szakma ajánlása szerint háromévente kell elvégezni. A szakma ötvenéves kor felett évente javasolja a mammográfiát minden nőnek. Panasz esetén bármikor elvégzik a vizsgálatot, két szűrési időpont között is.
Emlőultrahang
Fiatalabb nőknél, illetve kisebb térfogatú emlők vizsgálatára alkalmas eljárás. Emellet a hónalji nyirokcsomók vizsgálatára is kitűnően megfelel. Bármilyen korban, akár terhesség alatt is veszély nélkül végezhető vizsgálat.
Nemi úton terjedő betegségek (STD- sexually transmitted diseases)
Az így kialakult betegségek a párok közötti szexuális együttlét útján atdhatnak át egymásnak. Az egészen banális panaszoktól kezdődően a súlyos szövődményeket okozó eltérések is kialakulhatnak. A leggyakoribb STD kórokozók:
Vírusok: Hepatitis B,C, HPV, HIV (ami az AIDS-et okozza)
Baktériumok: Gonorrhea (kankó), Szifilisz (vérbaj), Chlamydia
A fent betegségek diagnózisa sokszor egyszerű a klinikai tünetek és a nőgyógyászati vizsgálat alapján, de szükség lehet bonyolultabb tenyésztéses vizsgálatokra, vagy vérvételre is akár- ezen vizsgálatok mindegyike rendelőmben elérhető. A tünetek súlyosbodásának és a szövődmények elkerülése érdekében, az esetek egy részében nem kell megvárni a mikorbiologiai eredményt, hanem a tünetek és a vizsgálat alapján javasolunk kezelést. STD esetén a partner kezelése elkerülhetetlen.
A nőgyógyászati vizsgálat

Sok páciens esetleg előítéletek illetve rossz korábbi tapasztalatok alapján fél a nőgyógyászati vizsgálattól. Ez a szorongás természetesen nem alaptalan hiszen egy különlegesen kiszolgáltatott helyzetben van a páciens. A nőgyógyász feladata, az hogy empátia, kedvesség, udvariasság és szakmai felkészültség segítségével ezt szorongást félelmet oldja. Mindenki izgul az orvosnál, még az orvos is, ezért ha első vizsgálatra érkezik valaki, érdemes kísérővel (barátnő, hozzátartozó) jönni, aki esetleg tapasztaltabb és eloszlatja a félelmeinket. A megfelelően végzett nőgyógyászati vizsgálat, egészséges páciensnél nem fájdalmas inkább csak kellemetlen.
Első lépésben deréktól lefelé le kell vetkőzni és felülni a vizsgálóágyra. A vizsgálat kezdő szakasza a méhszáj feltárása az ún. „kacsával”, ez egy kacsacsőr alakú eszköz, amelyet felvezetünk a hüvelybe. A méhszájat nagyítóval (kolposzkóp), átnézzük utána mintavevő eszközzel (brush), levesszük a méhnyakrák-szűréshez a mintát (ez évente rutinszerűen javasolt)- ezt hívják cytológiai vizsgálatnak. A 21. században már a rutin része a hüvelyi ultrahang vizsgálat, mely során az UH fejet a hüvelybe vezetjük fel (hideg, kellemetlen, de nem fájdalmas), és áttekintjük a kismedencét. Ezután következik a bimanuális vizsgálat, amikor két ujjunkat a hüvelybe felvezetve a méhszájat óvatosan megtámasztjuk és a méhet illetve környezetét áttapintjuk. A nőgyógyászati vizsgálat szerves része az emlők vizsgálata is, amely egyszerű tapintásos vizsgálat egyáltalán nem fájdalmas.